Skrevet av Hussein Abdel Hai El Orabi, Inas Mohamed Sabry, Ahmed Mohamed Awad Allah, Alshymaa Alsayed Abd Alkhalek, March 21, 2010 (Department of Internal Medicine; Endocrine Unit; Department of Gynecology and obstetric, Ain Shams University; Cairo, Egypt
Originalspråk: Engelsk
Abstrakt
Bakgrunn
Flere studier har antydet at hyperemesis gravidarum tidlig i svangerskapet er relatert til kvinners nivåer av skjoldbruskkjertelhormoner, humant koriongonadotropin (hCG) og serum leptin. For å fastslå dette forholdet undersøkte vi 50 gravide kvinner i første trimester. 20 forsøkspersoner hadde morgenkvalme, 20 hadde hyperemesis gravidarum, og 10 var friske gravide kvinner som fungerte som kontrollpersoner.
Metoder
Enzymimmunanalysemetoden ble brukt til å måle alle forsøkspersoners serumnivåer av T3 (pg/mL), T4 (ng/dL), TSH (μIU/mL), antithyroid peroksidase (anti-TPO) antistoffer (IU/ml), og leptin (ng/ml). Serum β hCG ble kvantitativt analysert.
Resultater
Det var en statistisk signifikant forskjell mellom de tre studerte gruppene når det gjelder serumfritt T4 (p < 0,05), men det var ingen forskjell når det gjelder serum fritt T3, TSH, anti-TPO og serum β-hCG (p > 0,05). Serum leptin var signifikant høyere (p < 0,001) i gruppen med hyperemesis gravidarum og oppkast sammenlignet med den friske kontrollgruppen, med en ikke signifikant forskjell mellom gravide kvinner med hyperemesis gravidarum og de med oppkast (p >30,05). Korrelasjonsanalyse viste at den eneste signifikante positive korrelasjonen var mellom serum T3 og serumleptin (p < 0,05) ved hyperemesis gravidarum. Det ble ikke funnet noen signifikant sammenheng mellom β-hCG og thyreoideahormoner, antithyroidantistoffer og serumleptin hos gravide kvinner med morgenkvalme og hyperemesis gravidarum (p > 0,05).
Conclusion
Our results suggest that serum leptin levels are involved in the pathogenesis of hyperemesis gravidarum. No significant role was detected for thyroid hormones, serum β-hCG, or anti-TPO in patients with hyperemesis gravidarum.
Nøkkelord • Hyperemesis gravidarum • hCG • Leptin • Graviditet • T3 • T4 • Skjoldbruskkjertelhormoner
INTRODUKSJON
Hyperemesis gravidarum er en tilstand med uforklarlig oppkast under graviditet, som fører til væske-, elektrolytt- og syre-base-ubalanse, ernæringsmangel og vekttap som ofte er alvorlig nok til å kreve sykehusinnleggelse. Hyperemesis gravidarum er[1] mest utbredt under, men absolutt ikke begrenset til, første trimester av svangerskapet når både placenta og corpus luteum produserer hormoner og kroppen tilpasser seg graviditetstilstanden. [2]
Estimater av forekomsten av hyperemesis gravidarum varierer fra 0,3 til 1,5 % av alle levende fødsler, hvor de fleste forfattere som skriver om dette, rapporterer en forekomst på 0,5 %. Det sies å være høyere [3,4] ved flere graviditeter, hydatidiform føflekk og andre tilstander assosiert med økte graviditetshormonnivåer. [2] Opptil 80 % av alle gravide opplever en eller annen form for kvalme og oppkast under svangerskapet. Fordi det store flertallet av gravide [5] kvinner opplever ubehag på grunn av kvalme og oppkast, vurderes ofte den funksjonelle rollen til kvalme og oppkast.
Til tross for flere tiår med forskning, er årsaken til disse tilstandene fortsatt ukjent, og forholdet mellom kvalme og oppkast under graviditet og hyperemesis gravidarum er fortsatt uklart.
Mange [2] etiopatogene faktorer har blitt vurdert for hyperemesis gravidarum, inkludert endokrine faktorer, leverdysfunksjon, endringer i lipidmetabolisme, dysmotilitet i øvre gastrointestinale system og psykologiske faktorer. Det er imidlertid ikke fastslått noen spesifikk årsaksfaktor.
Teorier om hvordan graviditetshormoner [6] kan forårsake hyperemesis gravidarum hevder at pasienter som utvikler tilstanden kan bli eksponert for høyere nivåer av hormoner tidlig i svangerskapet, spesielt progesteron og hCG. Uavhengig av svangerskapsuken kan den raske økningen i leptinkonsentrasjonene i første trimester være en faktor og også en tidlig markør for hyperemesis gravidarum. [6]
Noen ganger avviker skjoldbruskkjertelhormonverdier fra referanseområdet, noe som fører til en tilstand referert til som forbigående tyreotoksikose relatert til svangerskap (GTT på engelsk). Dette har blitt observert hos opptil to tredeler av kvinnene som lider av hyperemesis gravidarum. [7]
Etiologien til forbigående hypertyreose av hyperemesis gravidarum er uklar. Noen har hevdet at hypertyreose er årsaken til hyperemesis, mens andre har hevdet det motsatte. Målet med denne studien var å evaluere skjoldbruskkjertelfunksjonen, serum β-hCG og serum leptin hos kvinner med hyperemesis gravidarum.
MATERIALER OG METODER
En case-kontroll studie ble utført med 50 gravide kvinner i deres første trimester av svangerskapet. Kvinnene ble valgt ut fra poliklinikken til Maternity Clinic og sykehusavdelingene ved Hospital of Obstetric and Gynecology ved Ain Shams universitetssykehus. Pasientene ble delt inn i tre grupper. Den første gruppen var pasienter med brekninger (oppkast); den andre gruppen var pasienter med hyperemesis gravidarum [definert som vedvarende kvalme og oppkast assosiert med ketose og vekttap > 5 % av vekt før graviditeten]; og den tredje gruppen [8] var friske gravide kvinner som fungerte som kontroller.
Alle gruppene ble justert for alder, paritet og BMI. Alle inkluderte kvinner ble gjenstad for følgende: full anamnese, grundig klinisk undersøkelse; måling av serum-TSH (μIU/mL) ved elektrokjemiluminescensimmunoassay (ECLIA); serum FT3 (pg/mL), serum FT4 (ng/dL) og anti-thyroidperoksidase (Anti-TPO)(IU/mL) ved mikropartikkelenzymimmunoassay (MEIA); serum β-humane koriongonadotropiner (serum β-hCG) kvantitativt etter Sandwich-prinsippet; serum leptin (ng/ml) ved ELISA-teknikk (normal verdi av serumleptinnivå er: < 50 ng/ml); og blodurea (mg/dL), serum kreatinin[9] (mg/dL), serum natrium (mmol/l), serum kalium (mmol/L), og fullstendig blodbilde for å oppdage alvorlighetsgraden av brekningene.
En blodprøve på 15 cc ble tappet fra hvert individ og blodprøven ble delt på følgende måte: (a) 5 cc ble brukt for en skjoldbruskkjertelprofil (TSH, FT3, FT4 og Anti-TPO); (b) 5 cc ble samlet og lagret som serum i en alikvote ved -20°C inntil tidspunktet for analyse for serum leptin. (c) 5cc ble brukt til blodelektrolytter og urea, og serum kreatinin og β-hCG (kvantitativt).
I tillegg ble ketoner i en morgenurinprøve målt med urinstrips.
Statistisk analyse
Data ble samlet inn, revidert, verifisert og deretter redigert på en PC. Deretter ble data analysert statistisk ved bruk av SPSS statistisk pakke, versjon 15. Data ble uttrykt som gjennomsnitt ± SD for kvantitative mål. Følgende tester ble utført:
1. Studentene testet for uavhengige variabler og de ble brukt til å vurdere signifikante forskjeller mellom verdier i ulike grupper av pasienter der det var hensiktsmessig.
2. ANOVA-test ble brukt for sammenligning mellom mer enn to uavhengige grupper når det gjelder studerte variabler.
3. Post hoc test ble brukt for sammenligning av kvantitative variabler.
4. Pearson korrelasjonskoeffisient (r) ble gjort for korrelasjoner mellom ulike studerte parametere.
5. Sensitivitet, spesifisitet og diagnostisk nøyaktighet ved forskjellige grensenivåer og ROC-kurver ble analysert.
Resultatene ble ansett for å være statistisk signifikante ved en p-verdi på < 0,05, svært signifikante ved p-verdi på < 0,001, og insignifikante ved en p-verdi på > 0,05.
RESULTATER
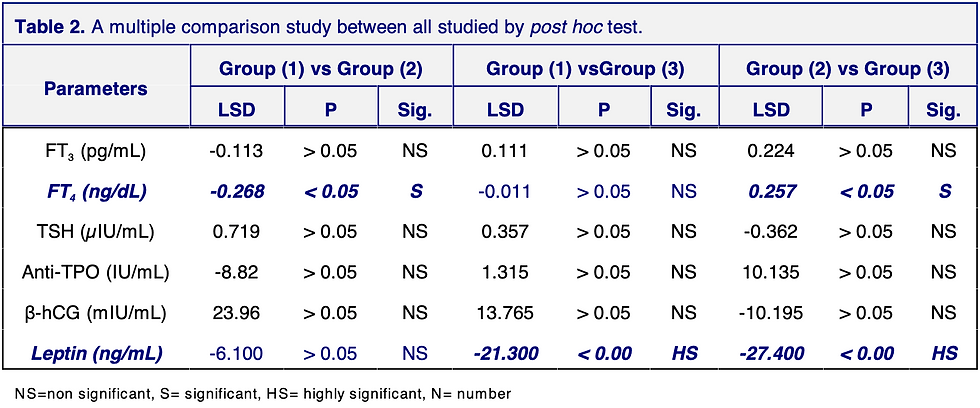
Som vist i tabell 1 var de eneste statistisk signifikante forskjellene mellom de tre studerte gruppene med hensyn til fri T4 og serumleptin (p < 0,05). β-hCG-nivået var høyere hos pasienter med hyperemesis gravidarum enn hos kvinner med brekninger og friske kontroller, men forskjellen var ikke signifikant (p > 0,05). Post hoc-testing for sammenligninger av de tre studerte gruppene viste et signifikant høyere gjennomsnittlig fritt T4-nivå for gruppe 2 sammenlignet med gruppe 1 og gruppe 3 (p < 0,05). Men som vist i tabell 2 var forskjellen i fritt T4-nivå mellom gruppe 1 og gruppe 3 ikke signifikant (p > 0,05).

Forskjellen i leptinnivåer mellom emesis-gruppen og hyperemesis gravidarum-gruppen var heller ikke signifikant (p > 0,05). Leptinnivåene i både emesis-gruppen og hyperemesis gravidarum-gruppen var imidlertid svært signifikant høyere enn nivået i den friske kontrollgruppen (p < 0,00).
Pearsons korrelasjonstester for henholdsvis emesisgruppen og den friske kontrollgruppen viste ingen signifikant korrelasjon mellom serumleptin og serum β-hCG (r: 0,107) (r: 0,198), anti-TPO (r: 0,029) (r: - 0,590), fritt T3 (r: 0,145) (r: 0,287), og fritt T4 (r: 0,322) (r: -0,374) (p > 0,05). I hyperemesis gravidarum-gruppen var serumleptinnivået positivt korrelert med fritt T3 med en r-verdi på 0,551.
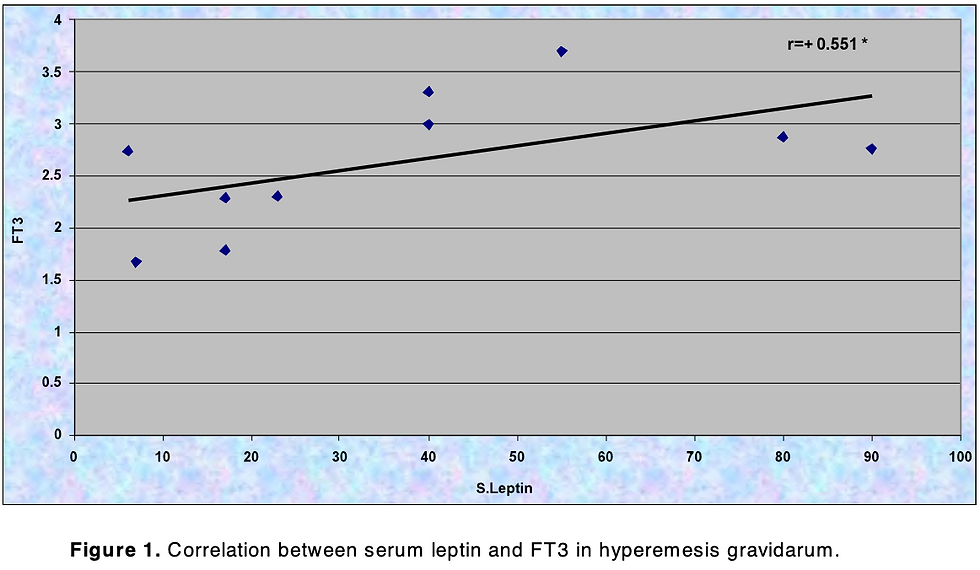
I den friske kontrollgruppen var leptinnivået signifikant negativt korrelert med serum-TSH (r = -0,737, p < 0,05). I denne gruppen var serum-β-hCG-nivået positivt korrelert med det frie T3-nivået (r = 0,755, p <0,05).
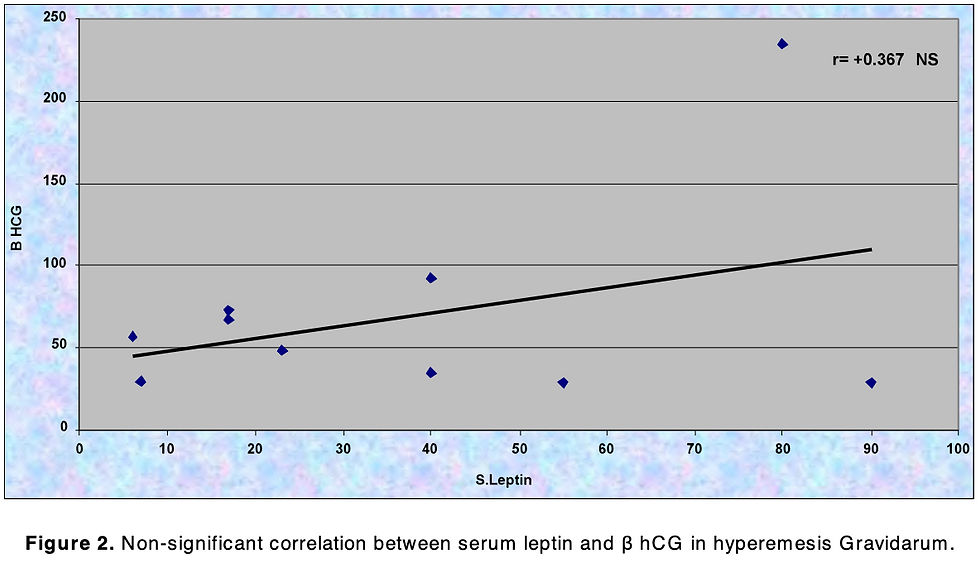
I henholdsvis emesis-gruppen og hyperemesis gravidarum-gruppen ble det ikke funnet noen korrelasjon (p > 0,05) mellom nivåene av serum β-hCG og anti-TPO (r: -0,146) (r: 0,021), serumleptin (r: 0,367( (r: 0,107) [Figur 2], TSH (r: 0,344) (r: -0,212), fritt T4 (r: -0,248) (r: -0,312), og fritt T3 (r: 0,050) (r Serum-anti-TPO var positivt korrelert bare med fritt T3 (r: 0,587) og fritt T4 (r: 0,938) i hyperemesis gravidarum-gruppen (p < 0,01) og TSH (r: 0,447) i gruppen emesis gruppe (p < 0,05).
For hyperemesis gravidarum-gruppen oppdaget ROC-kurven det beste grensepunktet for fritt T4: 1,06 ng/dL, med en sensitivitet = 80 % og en spesifisitet = 80 % og et område under kurven på 0,743 med en p-verdi på < 0,004 . Men det var ikke et signifikant grensepunkt for serumleptin med en p-verdi på > 0,05, en sensitivitet = 60 % og en spesifisitet = 53,3 %.
DISKUSJON
Hyperemesis gravidarum er definert som overdreven kvalme og oppkast under graviditet, som kan føre til alvorlige konsekvenser som vekttap, dehydrering, fastende acidose, alkalose på grunn av saltsyretap og hypokalemi. Både etiologien og patogenesen til [10]
hyperemesis gravidarum forblir ukjent. Den potensielle [2] rollen til graviditetsrelaterte hormoner som progesteron, østrogen og hCG har blitt mye studert; Imidlertid har forskjellige andre hormoner som leptin, placentaveksthormon, prolaktin, skjoldbruskkjertelhormon og binyrebarkhormoner vært involvert i etiologien til hyperemesis gravidarum.
Tilstedeværelsen av en assosiasjon mellom hyperemesis gravidarum og den raske økningen i leptin fra placenta, spesielt i første trimester, kan vurderes. Denne studien hadde som mål å studere skjoldbruskkjertelhormoner [6], serum β-hCG, anti-TPO og serum leptin hos kvinner med hyperemesis gravidarum, og å oppdage enhver mulig rolle av disse parameterne i patogenesen til hyperemesis gravidarum.
Vår studie viste at det ikke var noen signifikant forskjell mellom de tre studerte gruppene med hensyn til fritt T3, TSH og anti-TPO (p > 0,05). Bare fritt T4 var signifikant høyere i hyperemesis gravidarum-gruppen sammenlignet med emesis-gruppen og den friske kontrollgruppen (p < 0,05). Imidlertid var den forhøyede fritt T4 fortsatt innenfor referanseområdet.
Det høyere referanseområdet fritt T4-nivå i hyperemesis gravidarum-gruppen kan forklares av det karakteristiske mønsteret av serum fritt T4-endringer under normal graviditet.
Dette mønsteret inkluderer en liten og midlertidig økning i fritt T4 i løpet av første trimester (på grunn av den tyrotrope effekten av hCG) og en tendens til at serum fritt T4-verdier reduseres gradvis under senere svangerskapsstadier. Men selv om vi fant at [11] serum-β-hCG-nivået var høyere i hyperemesis gravidarum-gruppen enn i emesisgruppen og den friske kontrollgruppen, var nivået ikke signifikant forskjellig (p > 0,05).
Dette funnet stemmer overens med Al-Yatama et al. De [12] fant at serum fritt T4-nivået var høyere hos pasienter med hyperemesis gravidarum enn hos friske kontroller (p < 0,0001), men ingen pasienter viste tegn på tyreotoksikose. Vi oppdaget at det beste signifikante grensepunktet for fritt T4 for kvinner med hyperemesis gravidarum var 1,06 ng/dL med en sensitivitet = 80 % og en spesifisitet = 80 % med en p-verdi på < 0,004), som fortsatt er innenfor referanseområdet for fritt T4. Panesar et al. funnet ved logistisk regresjonsanalyse[13] at det frie tyroksinnivået var en uavhengig variabel. I tillegg fant de ingen signifikant forskjell mellom frie T4-nivåer hos friske gravide kvinner og de med brekninger (p > 0,05). Kimura et al. fant at serum fritt T4- og fritt T3-nivåer var [14] høyere hos gravide kvinner med emesis og hyperemesis gravidarum (p < 0,01) og at serum-TSH ble undertrykt til mindre enn 0,1mU/L i begge grupper.
De fant også, som vi gjorde i denne studien, at serum-β-hCG-nivået ikke var signifikant forskjellig mellom emesis-gruppen, hyperemesis gravidarum-gruppen og den friske kontrollgruppen. Også Wilson et al. [15] rapporterte ingen signifikant forskjell mellom skjoldbruskhormon- og hCG-nivåene hos friske kontroller og pasienter med hyos peremesis gravidarum. I tillegg har Panesar et al. observert at hGC ikke er uavhengig etiologi av [13] hyperemesis gravidarum. I motsetning til dette har imidlertid Al-Yatama et al. rapporterte at det totale β-hCG-nivået [12] var signifikant høyere hos pasienter med hyperemesis gravidarum enn hos friske kontrollpersoner.
Tan et al. fant at hyperemesis gravidarum [16] pasienter ikke var klinisk åpenlyst tyreotoksiske og skjoldbruskkjertelantistoffer var vanligvis fraværende. Men Taskin et al. rapporterte at serum-TSH- og serum-β-hCG [17]-nivåene var høyere hos kvinner med hyperemesis gravidarum enn hos friske gravide, mens det ikke var noen signifikant forskjell mellom gruppene med hensyn til fritt T3- og T4-nivå.
Imidlertid, Asakura et al. fant at nivåene av fritt T3 og fritt T4 var signifikant [18] høyere hos pasienter med hyperemesis gravidarum enn hos friske kontroller; nivåene var høyere hos hyperemesis gravidarum-pasienter med mildere symptomer av morgenkvalme (p < 0,05).
Leylek et al. fant at gjennomsnittlig serum hCG, fritt T3 og [19] fritt T4 nivåer var signifikant høyere hos hyperemesis gravidarum pasienter enn hos friske kontroller (p < 0,05), med en ikke-signifikant forskjell i serum TSH nivåer (p > 0,05). De fant også at for pasienter med hyperemesis gravidarum, korrelerte serum-hCG signifikant negativt med TSH og positivt korrelert med fritt T3 og fritt T4. De fant ingen sammenheng mellom β-hCG og thyreoideafunksjonstestnivåer i kontrollgruppen (p > 0,05).
Vår studie viste ikke en signifikant korrelasjon mellom serum β-hCG og serum TSH, fritt T3 og fritt T4 nivåer hos pasienter med hyperemesis gravidarum. Hos friske kontroller var bare β-hCG-nivået positivt korrelert med fritt T3 (r = 0,755, p < 0,05). Tareen et al., viste at serum T4 og β-hCG [20] var signifikant økt i hyperemesis gravidarum, mens TSH falt signifikant i samme gruppe. De fant også en direkte sammenheng mellom T4- og β-hCG-nivåene i serum og et omvendt forhold mellom TSH- og β-hCG-nivåene hos gravide kvinner med morgenkvalme.
Goodwin et al. observerte at hCG-nivået [21] korrelerte direkte med det frie T4-nivået og omvendt med TSH-nivået (p < 0,001) hos kvinner med hyperemesis gravidarum. De fant også at pasienter med hyperemesis gravidarum hadde signifikant høyere gjennomsnittlige nivåer av fritt T4, hCG og total T3, og et lavere TSH-nivå sammenlignet med kontrollpersoner. Fra disse resultatene ble det antydet at hyperemesis gravidarum kan være forårsaket av en eller annen ikke-ennå identifisert sirkulerende stimulator. Abell og Riely antydet at det er [22] et sirkulerende hormon eller hormonlignende stoff som kan stimulere skjoldbruskkjertelen og gjøre at den midlertidig ikke reagerer på kontrollen av hypofysen.
Dette tyder på at skjoldbruskkjertelhormoner stimuleres av noe annet enn TSH. Når dette stoffet avtar i senere graviditet, vil både hyperemesis gravidarum og hypertyreose forsvinne.
Serumleptinnivåene var signifikant forskjellig (p < 0,00) mellom våre tre studerte grupper: emesis- og hyperemesis gravidarum-gruppene hadde høyere leptinnivåer enn den friske kontrollgruppen. Forskjellen mellom kvinner med emesis og hyperemesis gravidarum var imidlertid ikke signifikant (p > 0,05).
Dette stemmer overens med Nurettin et al. som fant at gruppen deres med hyperemesis gravidarum hadde signifikant høyere serumleptinnivå (p = 0,037) enn friske gravide kvinner. Men skjoldbruskkjertelhormoner og hCG-nivåer i de to gruppene var ikke signifikant forskjellig.
I hyperemesis gravidarum-gruppen i vår studie var det bare serumleptinnivået som var positivt korrelert med det frie T3-nivået (p < 0,05). Men tre prospektive kohortstudier som sammenlignet serumleptinnivåene mellom hyperemesis gravidarum-pasienter og kontroller, viste ingen statistisk signifikant forskjell. Tilhengere av leptinteorien uttalte at [23,24,25] dette kan være et falskt negativt funn på grunn av en negativ energibalanse hos hyperemesis gravidarum-pasienter, en dramatisk reduksjon i leptinnivåer som observeres i andre tilstander med negativ energibalanse, som f.eks. som fastende [26,27,28].
Våre data viser at pasienter med hyperemesis gravidarum hadde et signifikant høyere nivå av fritt T4, men nivået var innenfor referanseområdet og pasientene hadde ingen kliniske manifestasjoner av tyreotoksikose. Gruppen hadde derfor ingen underliggende abnormitet i skjoldbruskkjertelen. Det ser ut til at verken skjoldbruskhormoner eller hCG bidrar til patogenesen av hyperemesis gravidarum. Serum leptin kan imidlertid spille en rolle i patogenesen av hyperemesis gravidarum. Større studier er nødvendig for å bekrefte denne rollen.
REFERANSER
1. Fairweather DV: Nausea and vomiting in pregnancy. Am. J. Obstet. Gynecol., 102,135–175, 1968.
2. Verberg, M.F., Gillott, D.J., Al-Fardan, N., et al.: Hyperemesis gravidarum, a literature review. Hum. Reprod. Update, 11(5):527-539, 2005.
3. Kallen, B.: Hyperemesis during pregnancy and delivery outcome: a registry study. Eur J Obstet Gynecol. Reprod. Biol., 26:291–302, 1987.
4. Tsang, I.S., Katz, V.L., and Wells, S.D.: Maternal and fetal outcomes in hyperemesis gravidarum. Int. J. Gynaecol. Obstet., 55,231–235, 1996.
5. Gadsby, R., Barnie-Adshead, A.M., and Jagger, C.: A prospective study of nausea and vomiting during pregnancy. Br. J. Gen. Pract., 43,245–248, 1993.
6. Nurettin, A.K.A., Sacide, A., Sayharman, S., et al.: Leptin and leptin receptor levels in pregnant women with hyperemesis gravidarum. Aust. N.Z. J. Obst. Gyn., 46:247-277, 2006.
7. Goodwin, T.M., Montoro, M., and Mestman, J.H.: Transient hyperthyroidism and hyperemesis gravidarum: clinical aspects. Am. J. Obstet. Gynecol., 167,648–652, 1992.
8. Goodwin, T.M.: Hyperemesis gravidarum. Obstet. Gynecol. Clin. North Am., 35(3):401-417, 2008.
9. Blum, W.F., Englaro, P., Hanitsch, S., et al.: Plasma leptin levels in healthy children and adolescents: dependence on body mass index, body fat mass, gender, pubertal stage, and testosterone. J. Clin. Endocrinol. Metab., 82(9):2904-2910, 1997.
10. Kuscu, N.K. and Koyuncu, F.: Hyperemesis gravidarum: current concepts and management. Postgrad. Med. J., 78(916):76-79, 2002.
11. Kurioka, H., Takahashi, K., and Miyazaki, K.: Maternal thyroid function during pregnancy and puerperal period. Endocr. J., 52:587, 2005.
12. Al-Yatama, M., Diejomaoh, M., Nandakumaran, M., et al.: Hormone profile of Kuwaiti women with hyperemesis gravidarum. Arch. Gynecol. Obstet., 266,218–222, 2002.
13. Panesar, N.S., Li, C.Y., and Rogers, M.S.: Are thyroid hormones or hCG responsible for hyperemesis gravidarum? A matched paired study in pregnant Chinese women. Acta Obstet. Gynecol. Scand., 80:519–524, 2001.
14. Kimura, M., Amino, N., Tamaki, H., et al.: Gestational thyrotoxicosis and hyperemesis gravidarum: possible role of hCG with higher stimulating activity. Clin. Endocrinol. (Oxf), 38,345–350, 1993.
15. Wilson, R., McKillop, J.H., MacLean, M., et al.: Thyroid function tests are rarely abnormal in patients with severe hyperemesis gravidarum. Clin. Endocrinol. (Oxf), 37:331–334, 1992.
16. Tan, J.Y., Loh, K.C., Yeo, G.S., et al.: Transient hyperthyroidism of hyperemesis. BJOG Jun., 109(6):683-688, 2002.
17. Taskin, S., Taskin, E.A., Seval, M.M., et al.: Serum levels of adenosine deaminase and pregnancy-related hormones in hyperemesis gravidarum. J. Perinat. Med., 37(1):32-35, 2009.
18. Asakura, H., Watanabe, S., Sekiguchi, A., et al.: Severity of hyperemesis gravidarum correlates with serum levels of reverse T3 . Arch. Gynecol. Obstet., 264:57–62, 2000.
19. Leylek, O.A., Cetin, A., Toyaksi, M., et al.: Hyperthyroidism in hyperemesis gravidarum. Int. J. Gynaecol. Obstet., 55:33–37, 1996.
20. Tareen, A.K., Baseer, A., Jaffry, H.F., et al.: Thyroid hormone in hyperemesis gravidarum. J. Obstet. Gynaecol., 21:97–501, 1995.
21. Goodwin, T.M., Montoro, M., Mestman, J.H., et al.: The role of chorionic gonadotropin in transient hyperthyroidism of hyperemesis gravidarum. J. Clin. Endocrinol. Metab., 75:1333–1337, 1992.
22. Abell, T.L. and Riely, C.A.: Hyperemesis gravidarum. Gastroenterol. Clin. North Am., 21(4):835-849, 1992.
23. Arslan, E.O., Cengiz, L. and Arslan, M.: Thyroid function in hyperemesis gravidarum and correlation with serum leptin levels. Int. J. Gynaecol. Obstet., 83:87–188, 2003.
24. Lee, J., Lee, K., Kim, M., et al.: The correlation of leptin and hCG (Human Chorionic Gonadotrophin) levels in the serum between women with hyperemesis gravidarum and normal control. Fertil. Steril., 80(Suppl. 3):S251–S252, 2003.
25. Unsel, N., Benian, A., and Erel, C.T.: Leptin levels in women with hyperemesis gravidarum. Int. J. Gynaecol. Obstet., 84:162–163, 2004.
26. Boden, G., Chen, X., Moxxoli, M., et al.: Effect of fasting on serum leptin in normal human subjects. J. Clin. Endocrinol. Metab., 81: 3419–3423, 1996.
27. Kolaczynski, J.W., Considine, R.V., Ohannesian, J., et al.: Responses of leptin to short-term fasting and refeeding in humans. A link with ketogenesis but not ketones themselves. Diabetes, 45:1511–1515, 1996.
28. White, D.W., Wang, D.W., Chua, S.C. Jr., et al.: Constitutive and impaired signaling of leptin receptors containing the Gln –> Pro extracellular domain fatty mutation. Proc. Natl. Acad. Sci. (USA), 94:10657–10662, 1997.

Comments